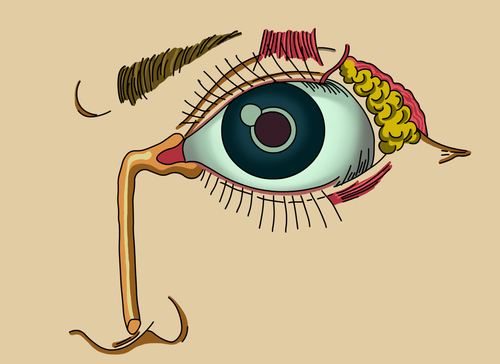
Аномалии развития
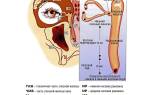
Врожденные аномалии слезной железы проявляются в ее отсутствии, недостаточном развитии и гипофункции и алакримии, а также опущении — птозе или гипертрофии с гиперфункцией.
В случае отсутствия или недостаточного развития слезной железы глаз становится уязвимым для множества внешних воздействий, влекущих за собой грубые и подчас необратимые изменения в переднем отделе глазного яблока — ксероз, и потерю зрения.
Лечение состоит в проведении реконструктивных операций, заключающихся в пересадке в наружный отдел конъюнктивального мешка протока (ductus parotideus, стенонов проток) околоушной железы. Благодаря большому сходству физико-химического состава секрета слезных и слюнных желез последняя обеспечивает сравнительно удовлетворительное состояние глаза. И наоборот, при гиперсекреции слезной железы, вызывающей постоянное и мучительное слезотечение, проводят мероприятия, направленные на уменьшение продукции слезы назначают склерозирующую терапию (электрокоагуляция, инъекции спирта, хинин-уретана, кипящего новокаина и др.), удаление пальпебральной, а иногда и глазничной части железы или субконъюнктивальную перерезку ее выводных протоков.
При птозе (опущении слезной железы) и нарушении ее функции также показано оперативное лечение — подшивание слезной железы к надкостнице в области наружной части брови.
Врачи отмечают, что патологии слезопродуцирующих органов могут значительно ухудшать качество жизни пациентов. Слезные железы играют ключевую роль в поддержании здоровья глаз, обеспечивая их увлажнение и защиту от инфекций. Среди распространенных заболеваний выделяют синдром сухого глаза, который возникает из-за недостаточной продукции слез или их быстрого испарения. Врачи подчеркивают важность ранней диагностики и комплексного подхода к лечению, включая использование искусственных слез, медикаментозную терапию и, в некоторых случаях, хирургическое вмешательство. Также они акцентируют внимание на необходимости регулярных осмотров, особенно для людей с предрасположенностью к заболеваниям слезопродуцирующих органов. Профилактика и своевременное обращение к специалистам могут существенно снизить риск осложнений и улучшить общее состояние пациентов.

Воспалительные заболевания слезной железы
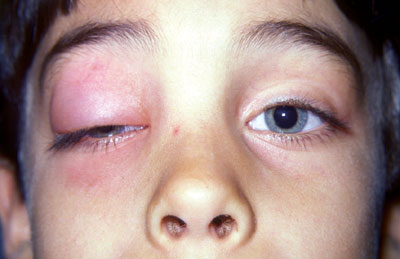
Процесс чаще односторонний, однако встречается и двустороннее поражение слезной железы, в особенности при паротите, пневмонии или тифе. Двустороннее заболевание чаще бывает также во время эпидемических вспышек детских инфекций.
Дакриоаденит характеризуется припуханием, покраснением и болезненностью слезной железы. Появляется головная боль, разбитость, потеря сна и аппетита, повышается температура. Веко приобретает характерную S -образную форму, вытянутую по горизонтали. В течение 2-3 дней с начала заболевания происходит дальнейшее увеличение как пальпебральной, так и глазничной части слезной железы, что ведет к увеличению отечности и гиперемии века, хемозу, а также к смещению глаза книзу и кнутри. Появляется диплопия. Пальпация области железы очень болезненная. Выворот века и осмотр возможны только под наркозом. При исследовании определяется гиперемированная, инфильтрированная, отечная, плотная и увеличенная пальпебральная часть железы. В процесс могут вовлекаться регионарные (предушные) лимфатические узлы и тогда отечность распространяется на всю височную половину лица, глазная щель полностью закрывается, отмечается обильное слезотечение. Бурное течение болезни на фоне ослабленной сопротивляемости организма после перенесенной инфекции ведет к абсцессу или к еще более тяжелому осложнению — флегмоне, которая захватывает и ретробульбарное пространство. Однако чаще болезнь течет доброкачественно и инфильтрат в течение 10-15 дней подвергается обратному развитию.
Лечение направлено на борьбу с общим заболеванием. При остром процессе показаны антибиотики. Местно — физиотерапия (сухое тепло, ультрафиолетовое облучение, электрофорез, йод и др.), промывания конъюнктивального мешка подогретыми растворами антисептиков (фурацилин 1:5000, перманганат калия 1:5000 и др.), мази с сульфаниламидами и антибиотиками (10% сульфацил-натриевая мазь, 1% линимент синтомицина и др.). При нагноении производят трансконъюнктивальную, инцизию с последующим дренированием и наложением гипертонических повязок, инъекции новокаина с антибиотиками.
Новообразования слёзной железы
В группу первичных опухолей слезной железы входят эпителиальные опухоли и лимфомы. Доброкачественные и злокачественные эпителиальные опухоли слезной железы встречаются с одинаковой частотой.
Доброкачественная опухоль глазницы — полиморфная аденома.
Злокачественные опухоли представлены
- аденокистозным раком
- аденокарциномой;
- изредка встречаются мукоэпидермоидный и
- плоскоклеточный рак.
В большинстве случаев опухоли возникают в глазничной части железы; к моменту выявления они достигают больших размеров, но не влияют на функцию слезной железы.
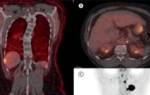
Полиморфная аденома безболезненна, растет более 1 года. Она смещает кость, не прорастая ее. Злокачественные опухоли растут быстрее (от 6 до 12 мес), часто болезненны (примерно в 40% случаев), при КТ можно заметить инфильтрацию костей с неровными или зазубренными краями, кальцификаты (их находят и при хористомах, дермоидных и имплантационных кистах, плазмоцитоме, лимфоме).
Полиморфная аденома обычно возникает в 17-77 лет (в среднем — в 39 лет), мужчины болеют вдвое чаще. Она четко очерчена, бугриста, имеет ложную капсулу, пронизанную выростами опухоли. Рецидивы наблюдаются очень часто, иногда со злокачественным перерождением опухоли; их причиной могут быть инцизионная биопсия, разрыв ложной капсулы, неполное удаление. Поэтому обнаруженную опухоль удаляют сразу, без предварительной биопсии. Полиморфная аденома может подвергнуться злокачественному перерождению (у мужчин вдвое чаще, в среднем в 50 лет): обычно в низкодифференцированную аденокарциному (втрое чаще у мужчин), в аденокистозный рак (вдвое чаще у женщин) или в плоскоклеточный рак. Иногда в этих участках возникает саркома, которая быстро растет, сопровождаясь болью и разрушением кости.
Требуется радикальное удаление. Прогноз неблагоприятный; частота рецидивов составляет 70%, часто они возникают через 10 лет и более. При аутопсии у 50% больных обнаруживают прорастание опухоли в полость черепа, а у 30% — отдаленные метастазы.
Аденокистозный рак одинаково часто встречается у мужчин и женщин и может возникать в любом возрасте; пики заболеваемости приходятся на второе и четвертое десятилетия жизни. Образование вырастает менее чем за год, сопровождаясь болью (9-40%), птозом, диплопией, парестезией, инфильтрацией и разрушением кости. На момент постановки диагноза часто обнаруживают прорастание опухоли по ходу глазных нервов и сосудов в пещеристый синус, поэтому удалить ее уже невозможно. Со временем возникают отдаленные метастазы.
Прогноз неблагоприятный, хотя некоторые больные даже без лечения живут довольно долго.
Аденокарцинома может возникать из неизмененного эпителия (7%) или из полиморфной аденомы. Она развивается в более позднем возрасте, чем аденокистозный рак (в 40- 60 лет). Мукоэпидермоидный рак редко возникает в слезной железе, развивается из эпителия слезных протоков. Плоскоклеточный рак — очень редкая первичная опухоль слезной железы.
Патологии слезопродуцирующих органов вызывают множество обсуждений среди пациентов и специалистов. Многие люди отмечают, что проблемы с слезами могут значительно ухудшить качество жизни. Например, синдром сухого глаза становится все более распространенным, и пациенты жалуются на дискомфорт, жжение и даже боль. Врачебные консультации часто касаются не только физических симптомов, но и эмоционального состояния, так как постоянное ощущение дискомфорта может вызывать стресс и тревогу.
Некоторые пациенты делятся своим опытом лечения, упоминая о различных методах, таких как использование искусственных слез или специальные процедуры. Важно отметить, что многие люди не осознают, что патологии слезопродуцирующих органов могут быть связаны с другими заболеваниями, такими как аллергии или аутоиммунные расстройства. Это подчеркивает необходимость комплексного подхода к диагностике и лечению. В целом, обсуждение этой темы помогает повысить осведомленность и улучшить понимание важности слезопродукции для общего здоровья.

Травмы
Повреждения слезной железы возникают обычно при травмах глазницы или верхнего века. Оперативное вмешательство — удаление железы — необходимо лишь при значительных ее разрушениях.
Контузии тяжелой степени могут сопровождаться надрывами век, сквозными и несквозными, вплоть до полного отрыва века у наружного или внутреннего угла глаза. Особенно опасны отрывы век у внутреннего угла глаза, в результате чего страдают слезные пути (разрывы слезных канальцев) и слезная железа.
Лечение. Такие повреждения требуют безотлагательной первичной хирургической обработки. Хирургическое лечение заключается в удалении загрязнений и инородных тел в ране с последующим восстановлением проходимости слезных путей. При сквозных ранениях век с повреждением хрящевой части швы накладывают раздельно на хрящевую и кожно-мышечную части, послойно восстанавливая целостность всех слоев.
Гиперфункция слезных желез
Проявляется слезотечением при нормальном состоянии слезоотводящего аппарата вследствие различных рефлекторных раздражений.
Повышенное слезоотделение (слезотечение, или эпифора) может быть вызвано ярким светом, ветром, холодом и т. д. (например, раздражение слизистой оболочки носа, конъюнктивы), но может быть вызвано и воспалительной реакцией самой железы. При постоянном слезотечении необходим осмотр отоларинголога для выявления и лечения специфической патологии носа и его придаточных пазух. Если слезотечение стойкое и не поддается консервативному лечению, то иногда проводят инъекции спирта в слезную железу, электрокоагуляцию или частичную аденотомию, блокаду крылонебного узла.

Гипофункция слезной железы
Синдром Тегрена является заболеванием с более тяжелыми последствиями. Относится к коллагенозам. Характеризуется гипофункцией слезных и потовых желез. Чаще встречается у женщин в климактерическом возрасте, протекает с обострениями и ремиссиями. Клинически проявляется как сухой кератоконъюнктивит. Патология обычно билатеральная. Больных беспокоит зуд, ощущение инородного тела в глазу, светобоязнь, сухость в глотке. Конъюнктива век гиперемирована, с сосочковой гипертрофией и тягучим «нитчатым» секретом. Роговица в нижнем отделе матовая, шершавая.
Лечение должно быть комплексным у врача-ревматолога и окулиста. Используются в основном кортикостероиды и цитостатики. Местное лечение сухого кератоконъюнктивита — кортикостероиды, гель «Актовегина», заменители слезы — 0,25%-ный лизоцим, капли «Витасик», «Гелевые слезы» (США). Предложена блокировка слезных канальцев для удержания слезы в конъюнктивальной полости с помощью пробок Геррика и т. д.
Вопрос-ответ
Каковы симптомы патологии слезных путей?
При патологии слезоотводящих путей образуется их сужение (дакриостеноз), а впоследствии может формироваться их непроходимость. Основным симптомом поражения слезоотводящих путей является слезотечение, а в дальнейшем – гнойное отделяемое на поверхности глаза.
Какие органы относятся к слезным?
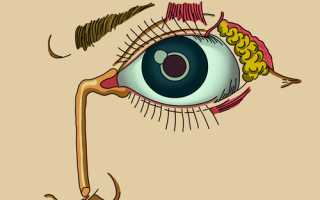
Слёзные органы состоят из слезной железы, продуцирующей слезную жидкость (слезу), и слезоотводящих путей. Слезная железа принадлежит к сложным трубчатым серозным железам. Она представлена орбитальной и пальпебральной частями, разделенными широким сухожилием мышцы, поднимающей верхнее веко.
Каковы симптомы заболевания слезных желез?
Симптомы заболеваний слезных желез могут включать сухость и раздражение глаз, избыточное слезотечение, покраснение конъюнктивы, отек или болезненность в области слезных желез, а также затрудненное выделение слез. В некоторых случаях может наблюдаться гнойное выделение из глаз или изменения в качестве и количестве слезной жидкости.
Как понять, что забита слезная железа?
На приеме врач проводит визуальную оценку глаза и пальпацию слезного мешка. Тест с использованием краски. Глаз закапывается раствором с красящим веществом. Если через несколько минут в глазу появляется пигмент, то это сигнализирует о закупорке слезных каналов.
Советы
СОВЕТ №1
Регулярно посещайте офтальмолога для профилактических осмотров. Это поможет выявить патологии слезопродуцирующих органов на ранних стадиях и предотвратить возможные осложнения.
СОВЕТ №2
Обратите внимание на симптомы, такие как сухость, жжение или избыточное слезотечение. Если вы замечаете эти признаки, не откладывайте визит к врачу, так как это может указывать на проблемы со слезопродукцией.
СОВЕТ №3
Поддерживайте оптимальный уровень влажности в помещениях, особенно в зимний период, когда отопление может сушить воздух. Используйте увлажнители или ставьте миски с водой рядом с источниками тепла.
СОВЕТ №4
Следите за своим рационом и включайте в него продукты, богатые витаминами A, C и E, а также омега-3 жирными кислотами. Эти питательные вещества способствуют здоровью глаз и нормальной слезопродукции.