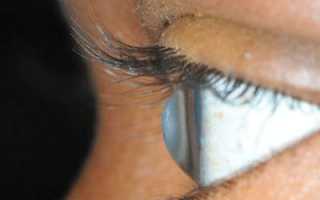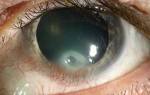
Острый кератоконус, как правило, возникает внезапно, сопровождается резким болевым синдромом и выраженным отеком роговицы. Зона отека и помутнения стромы может быть различной – от локального помутнения в центральной или парацентральной зоне до тотального отека роговицы. При отсутствии лечения процесс продолжается около 3-6 недель и завершается образованием грубого рубца.
Острый кератоконус формируется при прогрессирующем течении у пациентов с далекозашедшей стадией болезни. Несколько чаще острый кератоконус встречается у молодых мужчин. Кератоэктазии могут быть первичными (кератоконус, пеллюцидная маргинальная дегенерация роговицы, кератоглобус) и вторичными (ятрогенными). Hydrops corneae может возникать и при других выраженных кератоэктазиях, таких как пеллюцидная маргинальная дегенерация роговицы, кератоглобус, краевая дегенерация роговицы Терриена и задний кератоконус.
При нелеченном гидропсе роговицы, протекающем без осложнений, отек роговицы самопроизвольно проходит в сроки от 2 до 5 месяцев. С течением времени эндотелиальные клетки увеличиваются и постепенно закрывают разрыв, восстанавливая целостность десцеметовой оболочки. После купирования процесса при остром кератоконусе происходит некоторое уплощение роговицы в результате рубцевания с формированием помутнения и локального закрытия зоны разрыва десцеметовой оболочки. Как следствие уплощения роговицы, больные отмечают незначительное улучшение зрения и в ряде случаев получают возможность вновь пользоваться контактной коррекцией.
Время, необходимое для полного купирования отека, может широко колебаться в зависимости от величины разрыва в десцеметовой оболочке. Обширное бельмо, тем более васкуляризированное, возникает крайне редко, а перфорация роговицы, даже при ее угрожающем истончении, происходит нечасто.
Пациенты с острым гидропсом роговицы — это особая и отягощенная группа больных. У них часто имеются системные аллергические заболевания, отмечается привычка сильного потирания глаз (2‑3%); а прогрессирование кератоэктазии идет более быстрыми темпами.
При остром кератоконусе имеет большое значение площадь возникшего отека роговицы (частичный — 6 мм и менее, субтотальный — 7‑9 мм и тотальный — 10 мм и более ).
Самый распространенный ошибочный диагноз при гидропсе роговицы – дисковидный герпетический кератит с назначением медикаментозного лечения, которое может привести к ухудшению состояния глаза. Нередко ставится диагноз острый бактериальный кератит.
В англоязычной офтальмологической литературе биомикроскопическая картина разрыва десцеметовой мембраны при исходе острого кератоконуса обозначается как симптом «fish mouth» — «рыбья пасть».
Лечение
При возникновении острого кератоконуса применяют как консервативные, так и хирургические методы лечения.
Врачи отмечают, что острый кератоконус представляет собой серьезное заболевание, которое требует внимательного подхода к диагностике и лечению. Специалисты подчеркивают, что данное состояние может привести к значительному ухудшению зрения и даже к потере зрительных функций, если не будет своевременно выявлено. Врачи рекомендуют регулярные осмотры у офтальмолога, особенно для людей с предрасположенностью к этому заболеванию.
Лечение острого кератоконуса может включать как консервативные методы, такие как использование специальных контактных линз, так и хирургические вмешательства, например, кератопластику. Важно, чтобы пациенты были осведомлены о возможных симптомах, таких как искажение изображения и повышенная чувствительность к свету. Врачи акцентируют внимание на том, что ранняя диагностика и индивидуальный подход к каждому пациенту играют ключевую роль в успешном лечении этого заболевания.

Консервативная терапия
- Частые инстилляции глюкокортикоидных препаратов (дексаметазон 6 раз в день) в сочетании с антибиотиками широкого спектра действия. Возможно применение комбинированных препаратов (Тобрадекс, Комбинил Дуо, Макситрол и т.п.) 6 раз в день — 7 дней, затем 4 раза в день в течение 1 месяца, затем 3 раза в день в течение 2 недель, далее — постепенная отмена препаратов.
- Субконъюнктивальные инъекции в субтеноново пространство глюкокортикоидов (дексаметазон) или препаратов пролонгированного действия (Дипроспан).
- Инстилляции гипотензивных препаратов — при необходимости (диакарб внутрь).
- Инстилляции нестероидных противовоспалительных препаратов — Индоколлир 4 раза в день в течение 2 недель.
- Применение эпителизирующих и кератопротекторных препаратов (Корнерегель, Хилопарин Комод, Вит-А-Пос и др.)
- При отягощенном аллергическом фоне — инстилляции препарата Опатанол 4 раза в день в течение 1 месяца + Эриус по 1 табл. 5 дней.
Хотим обратить внимание, что многие офтальмологи необоснованно боятся назначать стероиды при остром кератоконусе, опасаясь вызвать ухудшение состояния роговицы, которое может привести к перфорации, а также повышению ВГД. Применение НПВС в схеме лечения также имеет свои особенности. Известно, что НПВС при различной патологии роговицы (и после сквозной кератопластики) могут во многих случаях приводить к нарушению нормального течения эпителизации, возникновению эпителиопатий и трофическим изменениям роговицы (или роговичного трансплантата), особенно, у пациентов, для которых характерно замедление репаративных процессов. Мы не рекомендуем применять диклофенак 0,1% (Дикло-Ф и т.п.). Его использование при остром кератоконусе может вызвать перфорацию роговицы. По показаниям (цилиарные боли) из группы НПВС рекомендуем применять индометацин 0,1% (Индоколлир).
Острый кератоконус — это заболевание, которое вызывает множество обсуждений среди пациентов и специалистов. Многие люди, столкнувшиеся с этой проблемой, отмечают резкое ухудшение зрения и появление искажений в изображении. Часто пациенты описывают свои ощущения как «размытость» или «двойное зрение», что значительно влияет на качество жизни. В социальных сетях и форумах можно встретить истории о том, как болезнь заставила людей изменить свои привычки и образ жизни. Некоторые делятся опытом поиска эффективных методов лечения, таких как кросс-линкинг или использование специальных контактных линз. Важно отметить, что ранняя диагностика и своевременное обращение к врачу могут существенно облегчить течение заболевания и помочь сохранить зрение. Люди также подчеркивают важность поддержки со стороны близких и общения с теми, кто сталкивается с аналогичными проблемами, что помогает справляться с эмоциональными трудностями.
Хирургические методы
К хирургическим методам относятся введение в переднюю камеру аутоплазмы, криоаппликационный метод с пункцией передней камеры. Для достижения эффекта тампонады и предотвращения пропитывания стромы роговицы и нарастания отека Myata et al. (2002) предложили введение в переднюю камеру фильтрованного воздуха. В результате создаются условия для более быстрого заживления микротрещин десцеметовой мембраны. Ряд других авторов применяют такие газы, как гексафлуорид — SF6, перфлуоропропан — С3F8.
Сквозная пересадка донорской роговицы, проведенная впервые при кератоконусе в 1936 году Castroviejo, является радикальным методом лечения заболевания. Проблема заключается не только в дефиците донорского материала. При тотальном остром кератоконусе сквозная кератопластика невозможна технически.
Метод эпикератопластики позволяет купировать острый процесс, предотвратить рецидивы заболевания, а также одновременно коррегировать сопутствующую кератоконусу миопию и астигматизм высокой степени. Преимуществами данного способа являются относительная простота в техническом отношении, сохранение собственной роговицы, возможность удаления трансплантата при необходимости. Поверхностный трансплантат вследствие постоянной компрессии на роговицу реципиента обеспечивает сопоставление и срастание краев разрыва десцеметовой мембраны, восстанавливая ее целостность, и выполняет бандажные функции, укрепляя и утолщая роговицу, что предотвращает возникновение рецидивов острого кератоконуса. Лечебное воздействие трансплантата проявляется исчезновением отека роговицы, купированием роговичного синдрома, восстановлением прозрачности роговицы реципиента и, соответственно, повышением остроты зрения. В отличие от сквозной кератопластики не нарушается иннервация собственной роговицы. Операция является экстраокулярной, что значительно снижает риск возникновения интра- и послеоперационных осложнений. Благодаря подшиванию отрицательных биолинз и компрессии эктопированной роговицы, в процессе наложения фиксирующих швов достигается уменьшение преломляющей силы роговицы.
Подшивание эпитрансплантата у пациентов с разрывом десцеметовой мембраны и глубокими поражениями стромы роговицы, как в виде отека и гидратации, так и уже сформировавшимися рубцами, приводит к практически полному восстановлению прозрачности роговицы. Открытый нами феномен опровергает устоявшееся мнение, что глубокие стромальные рубцы и помутнения не подвергаются резорбции, и лечение их, кроме сквозной кератопластики, бесперспективно. Наш опыт показал, что это не так. Эпикератопластика приводит эктопированную роговицу пациента к заложенной ей природой сферической форме, а эпитрансплантат, изготовленный из «живой» неконсервированной донорской роговицы, является биостимулятором репаративных процессов и улучшает трофику патологически измененной роговицы. Все это в конечном итоге приводит к рассасыванию рубцов роговицы. Вероятно, что структура и состав роговицы, пораженной эктатическим заболеванием, таковы, что при исключении факторов, способствующих эктазии, они способны к восстановлению нормальных характеристик, главным из которых является прозрачность.

Вопрос-ответ
Что такое острый кератоконус?
Острый кератоконус, сильная отечность роговицы, выраженное помутнение роговицы или резкое падение зрения, болевой симптом повышенной интенсивности.

Как быстро падает зрение при кератоконусе?
Процесс утончения роговой оболочки обычно происходит на протяжении 5-10 лет и затем стремится к остановке. Иногда он ускоренно прогрессирует, и на его поздних стадиях пациент может вдруг ощутить резкое помутнение зрения в больном глазу, которое постепенно рассеивается в течение нескольких недель или месяцев.
Что такое острый гидропс роговицы?
Острый гидропс роговицы — это патологическое состояние, характеризующееся внезапным возникновением отёка роговицы, обусловленное разрывом десцеметовой мембраны и эндотелиального слоя, и быстрым проникновением влаги передней камеры в строму роговицы.
Советы
СОВЕТ №1
Регулярно посещайте офтальмолога для контроля состояния глаз. Раннее выявление изменений в роговице поможет предотвратить прогрессирование кератоконуса и позволит своевременно подобрать необходимые средства коррекции.
СОВЕТ №2
Используйте специальные контактные линзы, рекомендованные вашим врачом. Они могут помочь улучшить зрение и уменьшить дискомфорт, связанный с кератоконусом. Обсудите с офтальмологом, какие линзы подойдут именно вам.
СОВЕТ №3
Обратите внимание на здоровье ваших глаз: избегайте чрезмерного напряжения, защищайте глаза от ультрафиолетового излучения и старайтесь не тереть глаза, чтобы не усугубить состояние роговицы.
СОВЕТ №4
Изучите возможности кросс-линкинга роговицы. Эта процедура может помочь укрепить роговицу и замедлить прогрессирование кератоконуса. Обсудите с врачом, подходит ли вам этот метод лечения.